Sygehuslæger skal følge patienter hele vejen

Her kommer en oplysning, der ikke burde være en nyhed: Fra og med nytår kan kræftpatienter, diabetikere og en række andre patientgrupper se frem til, at læger får ansvaret for den del af patienternes behandlingsforløb, der ligger på et eller flere sygehuse. Sådan lyder det i denne måneds aftale mellem sygehusejerne i Danske Regioner og regeringen om budgettet for 2017.
Selv om det umiddelbart kan lyde paradoksalt, så er det nyt, at lægerne skal påtage sig ansvaret for de forløb, der tilsammen udgør en behandling for en patient.
I dag har ingen ansvaret for det, patienten opfatter som det samlede behandlingsforløb. Lægerne har godt nok ansvaret for deres egen behandling, men de har ikke ansvaret for, hvordan patienten kommer videre i sit forløb, når behandlingen hos den enkelte læge er færdig.
”Vi oplever desværre rigtig mange gange, at patienter ikke oplever et tilfredsstillende forløb, selv om den enkelte læge udfører en god behandling på sit område,” siger formanden for Danske Patienter, Camilla Hersom.
Patienter tror ikke på lægernes samarbejde
Figur 1 | Forstør Luk
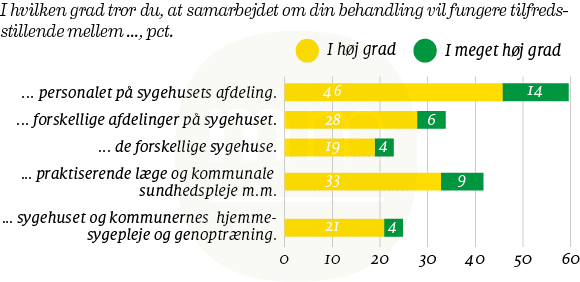
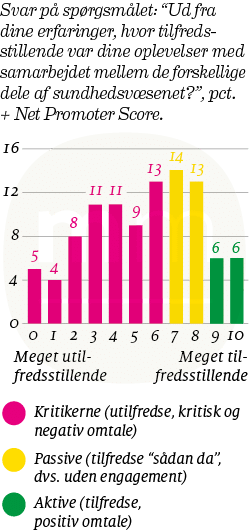
Kun 23 pct. af patienterne tror på, at behandlingen vil fungere tilfredsstillende, hvis flere sygehuse skal involveres. Den nye aftale om at etablere patientansvarlige læger fra 2017 handler kun om forløb internt på sygehuse og mellem sygehuse. Samarbejdet mellem sygehuse, kommuner og praktiserende læger er ikke omfattet af aftalen. Det gælder, selv om patienter heller ikke her tror på et tilfredsstillende samarbejde.
Kilde: “Sundhedsvæsenet ifølge danskerne”, TrygFonden og Mandag Morgen, 2016.
Sundhedsvæsenet bliver hele tiden mere specialiseret, og derfor bidrager læger fra flere specialer til mange patienters samlede behandling. Og det er i det samlede forløb, altså når patientens behandling overgår fra en specialist til en anden, at problemer typisk opstår. Det kan være et lille problem, som f.eks. at patienten må gentage de samme oplysninger over for den nye specialist, som han eller hun ellers allerede har afleveret en gang. Men det kan også være mere alvorlige problemer, hvor mangelfulde informationer fører til en forkert eller lige så mangelfuld behandling.
Samlet set er problemet ret stort.
Kun én ud af tre patienter tror ’i høj’ eller ’i meget høj grad’ på, at behandlingen vil være tilfredsstillende, hvis flere afdelinger på det samme sygehus skal bidrage. Og tiltroen falder endnu et hak, hvis mere end et sygehus skal bidrage til behandlingen. I sådanne tilfælde er vi nede på hver fjerde patient. Sådan lyder to af de opsigtsvækkende resultater fra TrygFonden og Mandag Morgens undersøgelse af ”Sundhedsvæsenet – ifølge danskerne”. Se figur 1.
Så hvor paradoksalt det end kan lyde, er det altså en nyhed, at lægerne skal have ansvaret ikke bare for behandlingen, men også for patienten og hans eller hendes samlede forløb.
Flytter nissen med?
Det paradoks står desværre ikke alene, for her kommer et til.
Paradoks nummer to er, at det langt fra er første gang, at en undersøgelse kan påvise patienternes manglende tiltro til samarbejdet i sundhedsvæsenet. For mere end ti år siden beskrev journalisten Knud Esmann fra Morgenavisen Jyllands-Posten det patientforløb, som hans kone havde oplevet.
I disse dage gør embedsmændene i Sundheds- og Ældreministeriet sig klar til at fremsætte et lovforslag, der ophæver patienternes ret til at få udpeget en kontaktperson. Der er tale om en lov indført tilbage i 2009 for at sikre bedre koordinering af behandlingsforløb på mere end to dage, som mange patienter også dengang oplevede som fragmenterede og usammenhængende.
Loven har imidlertid aldrig fået den ønskede effekt. En evaluering fra efteråret 2015 påviste, at ordningen i store træk kun fungerede på papiret. Mange hospitalsafdelinger noterer omhyggeligt et navn på en kontaktperson, udleverer navnet til patienten, som bare aldrig kommer til at se den pågældende kontaktperson.
Kontaktpersonen var en del af kvalitetsmodellen og det akkrediteringssystem, som hospitaler og afdelinger løbende skulle rapportere data til. Afdelingerne blev således målt på, om der forelå retningslinjer, der beskrev kontaktpersonens funktioner, opgaver og ansvar, og om der var sat navn på kontaktpersonen.
Evalueringen fra 2015 byggede bl.a. på en række interview med sygeplejersker. De sagde bl.a. om ordningen:
”Et klassisk eksempel på, at det udadtil ser fint ud, men at det ikke har ændret noget i praksis.”
”En skal-opgave, som vi har løst ved at udlevere kortet ved modtagelsen og registrere det, for så får vi audit (resultater, red.) med 95 pct. (målopfyldelse, red.).”
”Man kunne lige så godt skrive Anders And (som kontaktperson, red.).”
Mens der blev målt på, om sygeplejerskerne tildelte patienterne en kontaktperson, og om de udleverede navnet til patienten, forsømte man at spørge patienterne, om de så også havde talt med deres kontaktperson, og om hvordan de oplevede ordningen.
Loven om kontaktpersoner bliver efter den nye aftale mellem regionerne og regeringen erstattet af en aftale om den patientansvarlige læge fra 1. januar 2017.
Kilde: ”Styringsreview på hospitalsområdet – Forslag til procedure- og regelforenkling”, KORA, 2015.
Gennem mere end to år blev hun blev sendt fra det ene sygehus til det andet, og næsten hver gang blev hun behandlet af læger, der af den ene eller den anden grund ikke satte sig ind i hendes journal og derfor heller ikke kunne give hende den nødvendige og rigtige behandling. En læge ordinerede f.eks. en bestemt type medicin, selv om der i journalen tydeligt stod, at hun ikke kunne tåle den. Efter de to år blev hans kone tilkendt erstatning for varige men, svie og smerte.
Knud Esmanns historie satte for alvor problemet med den manglende sammenhæng i patienters behandlingsforløb på dagsordenen. Problemet kunne ganske enkelt ikke bortforklares. Reaktionen blev bl.a. en lov, der fra og med 2009 sikrede alle patienter med et behandlingsforløb på mere end to dage en fast kontaktperson med ansvar for koordination og tilrettelæggelse af det samlede forløb.
I dag, syv år efter, er de fleste aktører enige om, at den ordning aldrig kom til at fungere. Se tekstboks.
Det gode spørgsmål er derfor, om aftalen om den patientansvarlige læge for alvor kan rette op på de problemer, som 2009-loven tydeligvis ikke kunne løse.
Der er desværre gode og meget tungtvejende grunde til, at 2009-loven aldrig kom til at fungere.
”Den offentlige sektor har et funktionelt og fagligt fokus. Det har store faglige fordele, fordi medarbejdere eller afdelinger på sygehuse kan specialisere sig og derfor tilbyde patienterne en behandling af høj faglig kvalitet. Men det stærke funktionelle og faglige fokus betyder også, at hensynet til det, der skal ske på tværs, meget nemt kan blive taberen. Det er ganske enkelt ikke den enkelte leders ansvar,” siger Per Nikolaj Bukh, der er professor i økonomistyring ved Institut for Økonomi og Ledelse ved Aalborg Universitet.
Negative incitamenter
Ser vi på sundhedsvæsenets organisering, kan man med god ret spørge sig selv, om der i virkeligheden er tale om ét ’væsen’ og ikke om en række mindre ’væsener’, der består af adskilte organisatoriske enheder som f.eks. afdelingerne på et sygehus, et enkelt sygehus over for et andet sygehus eller et sygehus over for den praktiserende læge eller den kommunale sundhedspleje.
”Det er meget afgørende at få samarbejdet til at fungere, men det er også meget kompliceret, når sundhedsvæsenet er så opdelt, som det er. Der er mange organisationer, og de har hver sit budget og hver sin leder, der først og fremmest har ansvaret for at overholde sit budget,” siger Per Nikolaj Bukh.
Når man taler om den gode sammenhæng, er man derfor på forhånd bagud på point. Organiseringen og den økonomiske styring af sundhedsvæsenet peger i den gale retning.
”Hvis den enkelte leder skal få sammenhængen til at virke, og det kommer til at koste på hans eller hendes budget, mens resultaterne kan ses på et andet budget et helt andet sted i systemet, så kan man aftale alt muligt om det tværfaglige samarbejde. Budgetstyringen er jernhård og i sidste ende ofte den stærkeste,” siger Per Nikolaj Bukh, som, hvis han skal forenkle antallet af styringsredskaber, kommer ned på to.
Der er den hårde styring, som handler om økonomi og penge, og så er der den bløde styring, der handler om aftaler og koordinering. Hvis ikke den hårde styring indrettes, så den understøtter den bløde styring, fungerer den som det, professoren kalder et ”negativt incitament”.
Den hårde styring – den med fokus på kroner og ører – kan med andre ord trække i en helt anden retning end den bløde med de pæne ord og aftaler om det tværfaglige.
Danskerne dumper samarbejdet i sundhedsvæsenet
Figur 2 | Forstør Luk
Kilde: “Sundhedsvæsenet ifølge danskerne”, TrygFonden og Mandag Morgen, 2016, samt Net Promoter Score.
Spørger man imidlertid danskerne, er de ikke i tvivl. De hårde styringsredskaber har vundet. På en skala fra 0 til 10, hvor 10 er bedst, giver kun 12 pct. i ”Sundhedsvæsenet – ifølge danskerne” en af de to højeste karakterer for samarbejdet. Se figur 2.
Lægernes urimelige arbejdsvilkår
På Sygehus Lillebælt, der dækker de store byer i Trekantsområdet, Vejle, Kolding og Fredericia, er den administrerende direktør, Dorthe Gylling Crüger, ikke i tvivl. Med den patientansvarlige læge flytter en opgave af de helt store ind på direktionsgangen.
”De praktiserende læger har altid været patientansvarlige, men for lægerne på sygehusene er det en helt ny måde at være læge på,” siger hun.
På linje med Per Nikolaj Bukh peger hun på den udstrakte organisering efter funktioner og specialer, og ikke efter patienters behov som et af de helt store problemer.
”Den ene dag kan en læge være i ambulatoriet og den anden på operationsgangen. Det kan godt stå i vejen for også at have fokus på patientens forløb,” siger hun.
Der kan være gode grunde til at organisere lægernes arbejde efter deres forskellige funktioner. Men det betyder på den anden side, at patienter møder den første læge i ambulatoriet, den næste læge ved operationsbordet, mens en tredje læge kommer ind i forløbet på stuen efter operationen.
”Det er faktisk ikke rimeligt at sende vores læger ind for at møde et menneske, som de ikke kender. De spilder meget tid på hele tiden at skulle sætte sig ind i nye patienter for at kunne følge op på, hvad andre læger er nået frem til,” siger Dorthe Gylling Crüger.
Og så er det, at direktøren for det hele kommer på arbejde. Skal den patientansvarlige læge komme til sin ret, skal hele organisationen på et sygehus tænkes forfra.
”Vi skal tilrettelægge arbejdet på en helt ny måde, og det er en stor opgave, fordi den måde, vi organiserer os på i dag, gennemsyrer dagligdagen helt ned til den enkelte læges vagtplan. Men jeg tror, at det bliver sjovere at være læge, hvis vi kan lykkes med det. Det er vildt tilfredsstillende, hvis en læge selv kan følge op på sin operation og se, hvordan det er gået,” siger hun.
Sygeplejersken taler ud
I Dansk Sygeplejeråd håber formand Grete Christensen, at Dorthe Gylling Crüger og hendes kolleger får succes med at knække den organisatoriske nød.
”Patienterne efterspørger igen og igen, at de ser den samme læge flere gange, så de oplever, at nogen kender dem som person og ikke bare ser på deres data i en journal. Men jeg er spændt på at se, hvordan man organiserer sig ud af det her,” siger hun.
Grete Christensen blev første gang valgt som formand for Dansk Sygeplejeråd i 2009, dvs. det år, hvor Folketinget vedtog loven om kontaktpersonen.
”Kontaktpersonen blev bare et navn på et stykke papir og ikke meget andet. Der skal en stærk ledelse til for at skabe en ny praksis, hvor man lytter til patienterne og hjælper dem til at se og opleve en sammenhæng i behandlingen,” siger hun.
Ledelsen på de enkelte sygehuse skal med andre ord til at rykke ganske hårdt. Lægerne skal have ansvar for patienterne, men selv om det træk skulle lykkes, så er det ikke nok. Grete Christensen håber også, at den patientansvarlige læge vil blive bakket op af et lille team, der sammensættes efter den enkelte patients behov.
”Vi skal skabe sammenhænge og helheder for patienterne. Derfor kan den patientansvarlige læge ikke stå alene – i stedet skal vi også tænke sygeplejerskerne og andre fagprofessionelle ind i de forskellige teams,” siger hun.
Den umulige opgave
Med det rører Grete Christensen ved et af de mest ømtålelige problemer i diskussionen af, hvordan organiseringen af den patientansvarlige læge skal se ud. Skal sygehusene udpege en læge til hver patient, eller skal ansvaret ligge hos et team af læger, og skal teamet udvides med andre fagprofessionelle som f.eks. sygeplejersker?
”Hvis en enkelt læge skal have ansvaret for en patient, er det i praksis nærmest umuligt. Lægerne er ikke på arbejde 24 timer i døgnet, og så kan der pludselig komme en anden læge ind i den enkelte patients forløb,” siger Kjeld Møller Pedersen, der er professor i sundhedsøkonomi ved Syddansk Universitet.
Der er med andre ord gode, praktiske grunde til, at patienter ikke udelukkende kan have kontakt med en enkelt læge under hele forløbet. Det problem tumler læger på Aarhus Universitetshospital med lige nu. På afdelingen for Kvindesygdomme og Fødsler har en lille gruppe af kræftlæger i snart 20 år arbejdet med en patientansvarlig læge. I de første mange år havde hver enkelt læge ansvaret for sine ”egne” patienter, men besparelser og omlægninger af vagtplaner har bl.a. betydet, at ansvaret er blevet flyttet fra den enkelte læge og over til et team af læger.
”Det er et dilemma. Vi skal følge tidsplanerne i kræftpakkerne og udnytte vores operationsstuer så effektivt som muligt. Planlægningen er meget stram, tidsplanen skal overholdes, og så kan vi desværre ikke samtidig honorere, at patienterne altid kommer til at møde den samme læge,” siger Jannie Dalby Salvig, der er ledende overlæge for kræftlægerne på afdelingen for Kvindesygdomme og Fødsler.
Hver sjette oplever, at ansvaret falder mellem to stole
Figur 3 | Forstør Luk
Kilde: LUP 2015, udgivet marts 2016.
Et kræftforløb på hendes afdeling kan f.eks. tage 24 dage fra det tidspunkt, hvor en patient bliver henvist til undersøgelse og udredt, til patienten har gennemgået en operation. I dag har et lægeteam på i alt syv ansvaret for den enkelte patients lange forløb, og det kan betyde, at patienten undervejs møder en læge, der kun kender vedkommende fra beskrivelsen i journalen. Det giver erfaringsmæssigt langt fra den samme sikkerhed eller dybde i kendskabet som den personlige relation.
Det oplever lægerne på afdelingen som et problem.
”Vi har ikke mulighed for at knytte en læge til hver eneste patient og hele tiden have et forhold 1:1, men det kan godt være, at vi skal reducere teamet til tre læger,” siger Jannie Dalby Salvig.
Så er spørgsmålet bare, hvordan patienterne oplever den måde, afdelingen nu placerer ansvaret på.
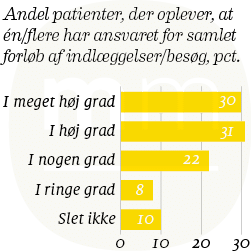
Her kan den Landsdækkende Undersøgelse af Patientoplevelser (LUP) give et øjebliksbillede. Fra og med 2015 er patienter over hele landet blevet spurgt, om de oplever, at en eller flere har ansvar for det samlede forløb af deres indlæggelser eller besøg. Langt de fleste af de patienter, der har gennemført et forløb, svarer ’i høj grad’ eller ’i meget høj grad’ ja til spørgsmålet, men tilbage står en gruppe på 18 pct., der ikke har oplevet, at en eller flere har haft ansvaret for deres indlæggelse eller besøg på sygehuset. De 18 pct. svarer til næsten hver sjette patient. Se figur 3.
Selv om Jannie Dalby Salvig og hendes læger igennem adskillelige år har ladet et team stå for ansvaret af den enkelte patient, udgør den kritiske gruppe 14 pct. hos hende.
Et team bag ansvaret
Der kan være endda meget store forskelle på den enkelte patients behov. Region Nordjylland afprøver lige nu en række forskellige modeller for, hvordan arbejdet som patientsansvarlig læge kan organiseres.
”Vi skal kunne sætte navn på den læge, der har ansvaret for patienterne, men vi må også være klar med en plan for, hvem denne læge kan overgive ansvaret til, når han eller hun ikke er på arbejde,” siger Jan Mainz, professor, ph.d. og vicedirektør med ansvar for forløb og kvalitet i Psykiatrien i Region Nordjylland.
Den enkelte læge skal med andre ord arbejde ganske tæt sammen med flere kolleger og hele tiden på en måde, så det er tydeligt for den enkelte patient, hvem der har ansvaret.
”Vi arbejder meget hårdt på at få det her til at virke, og vi kan se, at det udfordrer mange traditioner og rutiner på den enkelte afdeling,” siger han.
Dertil kommer, at psykiaterne arbejder sammen med en række andre fagprofessionelle i det enkelte team. Det kan både være sygeplejersker på afdelingerne eller nogle af kommunens eksperter. Undervejs i forløbet kan ansvaret skifte fra en læge til en anden, alt efter hvor patienten er i behandlingen.
”Jeg tror, at vi har fat i noget af det rigtige,” siger Jan Mainz.
”Det afgørende er tillid og sikkerhed for, at man som patient ikke bliver tabt i de mange overgange fra specialist til specialist. Der skal både være reel og patientoplevet koordination i behandlingsforløbene,” siger Camilla Hersom, formand for Danske Patienter.
Alle regioner afprøver nu helt som Region Nordjylland modeller for, hvordan de kan organisere arbejdet med den patientansvarlige læge. Til efteråret skal de mange forsøg evalueres, og til nytår vil patienter på sygehusene møde en patientansvarlig læge. Lykkes det, vil det afhjælpe problemer i koordineringen på sygehusene. Næste skridt må være et tilsvarende fokus på koordinering mellem sygehusene og de andre aktører i en patients forløb.
Emner i denne artikel